同業者および親の方へ
私は元NIH(アメリカ国立衛生研究所)の科学者で、現在はアメリカで救急医を務めるクリスティ・デル・カスティロ・ヘジイと申します。過去にはブラウン大学で新生児における脳損傷の研究を行った経歴を持ち、神経障害を患う6歳の子供の母親です。私の子供は生まれてから数日間、完全母乳で育てる際に母乳量が少なかったことが原因で新生児黄疸、新生児低血糖症および重度の脱水症を引き起こしたことを伝えるため、この文面を書いています。初めての子供が生まれる母親として、妊娠中には母乳に関するすべてのガイドラインを読みました。不運なことに、ガイドラインや小児科医のアドバイスに従った結果、息子は4日間の間に全く母乳を飲むことなくICUでの治療が必要となり、その後には複数の神経発達症を患っていると診断されました。私自身が医者、および科学者という経歴を持っていたこともあり、このような症状を引き起こした原因を知るため論文審査が記された専門誌を探しました。その中で新生児黄疸、脱水症、低血糖症および発達障害には繋がりがある、数多くの証拠が見つかりました。ここに記されている私の考えが、親に発育を委ねる息子や多くの子供に当てはまることが伝えられるよう願っています。
Month: February 2017
给医生和家长们的一封信 ——关于母乳喂养不足的危害 (SIMPLIFIED CHINESE TRANSLATION)
亲爱的医生同僚以及家长们:
我叫Christie del Castillo-Hegyi,是一名美国急救医师,之前是NIH研究院的科学家,在布朗大学时我曾做过关于新生儿脑损伤的研究。我也是患有神经功能疾病6岁孩子的母亲。我写这封信是因为我的孩子在刚出生不久就因为母乳喂养不足而成为新生儿黄疸、低血糖和严重脱水的受害者。作为一名准备的新妈妈,我学习了所有关于母乳喂养的指导知识去迎接我的第一个孩子。不幸的是,遵循了这些指导以及儿科医师的意见,却导致我的孩子经受了为期4天无奶水摄取而进入加护病房。随后,他被诊断为多重神经发育障碍。作为一名医师和科学家,我找到了一些同行评议期刊来解释为何会出现这样的情况。我发现有充分的证据可以显示新生儿黄疸、脱水、低血糖和发育障碍之间的联系。我希望解释这个联系怎么可能对我的儿子和你们所照顾的许多其他孩子有重大的影响。
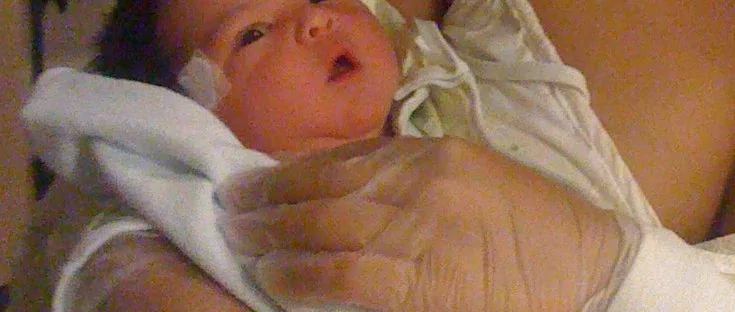
经过健康怀孕和正常阴道分娩,我的儿子以8磅11盎司的重量出生。然后就被直接放在我的胸口立即哺乳,每3个小时需要哺乳20-30分钟。我们在医院待着的每一天都会接受儿科医师和哺乳顾问的检查。哺乳顾问夸儿子哺乳的嘴姿势很好,孩子所用的尿布数量也在预期范围内。孩子出生的第二天,就被查出患有黄疸病,经皮胆红素值为8.9。我们出院48小时后做了定期复查,发现孩子的体重减少了5%。出院前,哺乳顾问告诉我们孩子饥饿时只需要对他仅进行母乳喂养。到家后,孩子开始变得烦躁,我给他喂奶的时间就越来越长,一直到深夜。 孩子甚至在喂完奶后还是啼哭,没有睡觉。 第二天早上,他停止了哭闹,也安静了下来。 孩子出生大约68个小时之后(第3天结束)再探访儿科医师。宝宝虽然尿湿的尿布数量在预期范围内,但他的体重却少了1磅5盎司,大约是他出生时体重的15%。那时,我们并没有意识到也未被告知体重减少的百分比。我们也由于整晚努力去哺乳一个饥饿的婴儿,已经精疲力尽,沒弄明白这样的体重減少过度不正常。 孩子得了黄疸病,儿科医师却没测胆红素。儿科医师告诉我们可以选择立即用配方奶喂养或者让孩子撑到第4天或第5天有母奶通进。 因为太想用母乳喂养了,我们又经过了一天不成功的母乳喂养。第二天我们去看了哺乳顾问,她称了一下乳量发现孩子连一滴奶也没得喝。当我用机器与及手按来抽奶时,我才意识到我的乳房根本没有奶水。我觉悟到我按照母乳专家的指导使孩子受了4天挨饿的折磨,也原来他2天不停喂奶是奶水不足的迹象。随后,我们就用了配方奶,孩子终于睡着了。三个小时之后,我们发现他反应有点迟钝。我就强行往他嘴里喂奶,这让他更加警觉了,但随后他就开始乱抓。我们赶快把他送到了急诊室。经过检查,他的葡萄糖值不正常(50 mg/dL),严重脱水,也叫高钠血症(157 mEq/L),重度黄疸(胆红素24 mg/dL)。我们再次被告知孩子并无大碍,但是由于我一直在做新生儿脑损伤研究,知道脑细胞会因为低血糖和严重脱水而在极短的时间内死亡。我当时非常希望孩子没事儿,但却不敢完全相信医院关于孩子一切正常的检查结论。
독자적 모유 수유가 충분하지 않은 경우의 위험을 의사와 부모에게 알리는 서신 (Korean Translation)
의사 동료 및 부모님께:
제 이름은 크리스티 델 카스틸로-헤기(Christie del Castillo-Hegyi)이고 현재 응급 의사이며, 예전에 국립보건원(NIH)의 연구자였습니다. 저는 브라운 대학교에서 신생아의 뇌 손상에 대해 연구했으며 자폐증이 있는 5살 아이의 엄마입니다. 제 아이가 신생아 때 모유 생산이 늦어지는 바람에 충분한 모유를 섭취하지 못해서 신생아 황달을 겪었기 때문에 여러분에게 이 서신을 보냅니다. 출산을 앞둔 엄마로서 저는 첫 아이의 모유 수유에 관한 모든 지침을 읽었습니다. 해당 지침과 소아과 의사의 조언을 따름으로 인해 불행하게도 제 아이는 중환자실에서 모유를 전혀 섭취하지 않은 상태로 4일을 보냈습니다. 나중에 아이는 복합적 신경 발달 장애라는 진단을 받았습니다. 의사이며 과학자인 저는 동료가 검토한 논문 중에 이런 일이 발생한 이유를 설명하는 것을 찾아 보았습니다. 저는 신생아 황달, 탈수증, 저혈당증 및 발달 장애 사이에 연관성을 나타내는 충분한 증거를 발견했습니다. 이 경우가 내 아들과 여러분이 신뢰하는 방식으로 돌보는 많은 아이들에게도 해당될 수 있다는 것을 여러분에게 설명하고 싶습니다.
제 아들은 건강한 임신과 정상적이고 무사한 경질 분만을 통해 3.9 kg으로 태어났습니다. 아이를 바로 품에 안고 즉시 모유를 수유했습니다. 아이는 3시간 간격으로 20-30분 동안 필요한 만큼 수유를 받았습니다. 제가 병원에 있는 동안 매일마다 소아과 의사가 아이를 살펴보았고 수유 전문가도 아이 젖물림이 아주 좋다고 언급했습니다. 아이는 소변 및 대변 기저귀를 예상 숫자만큼 배출했습니다. 생후 2일째 아이는 황달이 있다고 알려졌고 8.9의 경피성 빌리루빈이 있었습니다. 우리는 48시간 후에 아이의 체중이 5% 감소된 상태로 퇴원했고 다음 날 후속 진료가 있었습니다. 퇴원 전에 수유 전문가가 아이가 배고플 수 있으니 아이를 계속 가슴에 품고 있으라고 설명하였습니다. 집에 도착하자마자 아이는 떼를 썼고 저는 밤 늦게까지 아이에게 수유를 했습니다. 아이는 수유와 젖물림을 떼자마자 더 크게 울었습니다. 잠도 자지 않았습니다. 다음 날 아침 아이는 울음을 그쳤고 조용했습니다. 생후 약 68시간 후(3일째 마지막)에 소아과 의사의 진료를 받았습니다. 아이는 소변 및 대변 기저귀를 예상 숫자만큼 배출했지만 출생 체중의 약 15% 정도인 595 g이 감량되었습니다. 그 때에 우리는 체중 손실 비율에 대해 알지도 듣지도 못했으며, 나는 배고픈 아이를 밤새도록 수유하려고 애썼기 때문에 너무나 피곤해서 체중 감량이 심각하다는 것을 깨닫지 못했습니다. 아이는 황달이 있었지만 빌리루빈을 확인하지 않았습니다. 소아과 의사는 아이에게 영양식을 먹이거나 생후 4일 또는 5일에 모유가 나올 때까지 기다리는 선택을 제시했습니다. 아이에 대한 모유 수유가 성공하기를 몹시 원했기 때문에 불완전한 모유 수유로 또 하루를 보냈고 다음 날 수유 전문가에게 가서 수유량을 확인했는데 아이에게 전혀 수유가 되지 않고 있는 것을 발견했습니다. 펌프를 사용해 수동으로 젖을 짰지만 아무것도 나오지 않는 것을 깨달았습니다. 저는 아이가 겪었을 4일간의 고통과 모유 수유 설명서를 통해 권장된 2일간의 지속적인 모유 수유가 이런 상황의 징후였다는 것을 생각했습니다. 방문 후 아이에게 영양식을 먹였고 아이는 마침내 잠이 들었습니다. 3시간 후에 아이가 반응이 없는 것을 발견했습니다. 우리는 아이의 입에 강제로 모유를 주입했고 아이는 경기를 일으키면서 발작했습니다. 우리는 응급실로 달려갔습니다. 아이는 간신히 정상적인 포도당(50 mg/dL), 고나트륨혈증으로 불리는 심각한 형태의 탈수증(157 mEq/L) 그리고 심각한 황달(빌리루빈 24 mg/dL)이 있었습니다. 아이는 괜찮을 것이라고 다짐을 받았지만 제가 신생아 뇌손상 연구를 했고 저혈당 및 심각한 탈수증으로 인해 뇌세포가 짧은 시간 내에 파괴될 것을 알았기 때문에 아이의 호전을 바랐지만 그 다짐을 믿지는 않았습니다.
If I Had Given Him Just One Bottle, He Would Still Be Alive.
by Jillian Johnson with commentary from Dr. Christie del Castillo-Hegyi
Landon would be five today if he were still alive. It’s a very hard birthday–five. It’s a milestone birthday. Most kiddos would be starting kindergarten at this age. But not my little guy. I wanted to share for a long time about what happened to Landon, but I always feared what others would say and how I’d be judged. But I want people to know how much deeper the pain gets.
I share his story in hopes that no other family ever experiences the loss that we have.
Jarrod and I wanted what was best for Landon, as every parent does for their child. We took all of the classes. Bought and read all of the books. We were ready! Or so we thought….every class and book was geared toward breastfeeding and how it’s so important if you want a healthy child. Landon was born in a “Baby-Friendly” hospital. (What this means is everything is geared toward breastfeeding. Unless you’d had a breast augmentation or cancer or some serious medical reason as to why you couldn’t breastfeed, your baby would not be given formula unless the pediatrician wrote a prescription.)
Just One Bottle of Formula Would Have Prevented Her 30 day NICU Stay.
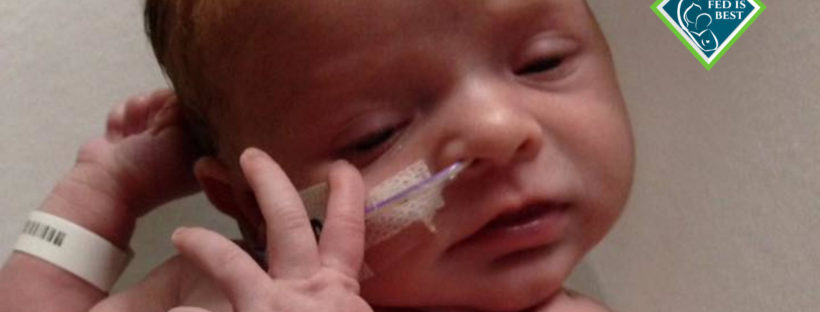
We started our journey at 5 lbs 12 oz; already small enough to curl up and fit into one hand. My baby was diagnosed with IUGR despite being born at 40 weeks gestation. I will never forget my hospital experience and how horrible some of the nurses were. She was born at 5:30 am and the nurses pushed and pushed us to breastfeed her. While I kept trying, my baby would weakly latch and suckle a few times then become exhausted. We continued to offer her the breast every hour for 24 hours and nothing was working and no one was concerned she wasn’t eating anything at all. I trusted everything was going to be ok.
 On day two a nurse comes in and tells me my baby is hungry and I’m not making milk…but by then it was too late. She lost almost a pound over night and she was too weak to take formula orally. We were rushed by ambulance to a NICU unit one hour away from where I delivered her.
On day two a nurse comes in and tells me my baby is hungry and I’m not making milk…but by then it was too late. She lost almost a pound over night and she was too weak to take formula orally. We were rushed by ambulance to a NICU unit one hour away from where I delivered her.
After she was stabilized for severe dehydration and starvation with IV fluids and dextrose, she was fed with a tube. We basically had to teach her how to suck. Squishing her little cheeks together. We were syringe feeding her when she tolerated it. It was 14 days before she finally “latched” and sucked her first bottle down!
We spent 28 days in the NICU before she was able to bottle feed with an NG feeding tube. If my baby was supplemented immediately she never would have endured a horrific admission to the NICU. She could have easily been taken care of at our local hospital but because she was not supplemented and breastfeeding was pushed at all costs, we are left with the financial and emotional burden of breastfeeding no matter what! Please don’t let your baby go without feeding, even if your hospital nurses and lactation consultants say your baby will be fine. This is not true.
 Today, she is 3 months old and thriving. #FedIsBest
Today, she is 3 months old and thriving. #FedIsBest
For more information on how to protect your baby from feeding complications due to early exclusive breastfeeding, please read and download the Fed is Best Feeding Plan, a way to communicate your feeding choices to your health care providers.
In addition, please read and download the Fed is Best Weighing Protocol to prevent newborn dehydration and failure to thrive.
Lastly, for more detailed information, please watch our educational videos on Preventing Feeding Complications.
Our full list of parent resources can be found on our Resource Page.